台灣走向一場又快又猛的銀髮海嘯,高齡飲食是重要銀髮產業版圖,推估全台約有8成長者籠罩在口腔功能隱憂,換算約有360萬人,從口腔衰弱前期保健、延緩牙口失能與營養不良等問題,甚至包括咀嚼吞嚥困難的進食,飲食照顧產業鏈醞釀而生。飲食牽動的不只是照顧的挑戰,更是產業變局,牽動下一波銀髮經濟版圖。
全台8成長者籠罩在口腔功能隱憂 被忽略的進食與吞嚥能力
根據推估,未來5年間,台灣高齡人口占比將從20%快速攀升至25%,從日本的經驗觀察,逐漸浮現關鍵的隱憂問題。
「一旦跨過20%高齡人口門檻,咀嚼吞嚥障礙的需求會非常快地增加,」深耕飲食照顧產業25年的富康美總經理山崎昇,觀察日本高齡發展,他指出,日本正是在高齡人口跨越臨界點後,吞嚥困難族群急速擴大,也迫使制度與產業轉型,逐步建立以「由口進食」為核心的飲食照顧體系。
 富康美總經理山崎昇
富康美總經理山崎昇
數據也顯示,高齡飲食問題的普遍程度遠超過社會想像。高雄醫學大學口腔衛生學系教授黃曉靈指出,高齡者的口腔機能退化是一個連續的階段,如果在口腔衰弱前期階段不處理問題,就會逐步惡化,最終導致身體的肌少症、跌倒與失能。調查研究推估全台近6成已處於口腔衰弱前期,另有約2成甚至進入口腔衰弱狀態,近8成長者需要關注口腔功能問題(詳見圖1)。
 高雄醫學大學口腔衛生學系教授黃曉靈
高雄醫學大學口腔衛生學系教授黃曉靈
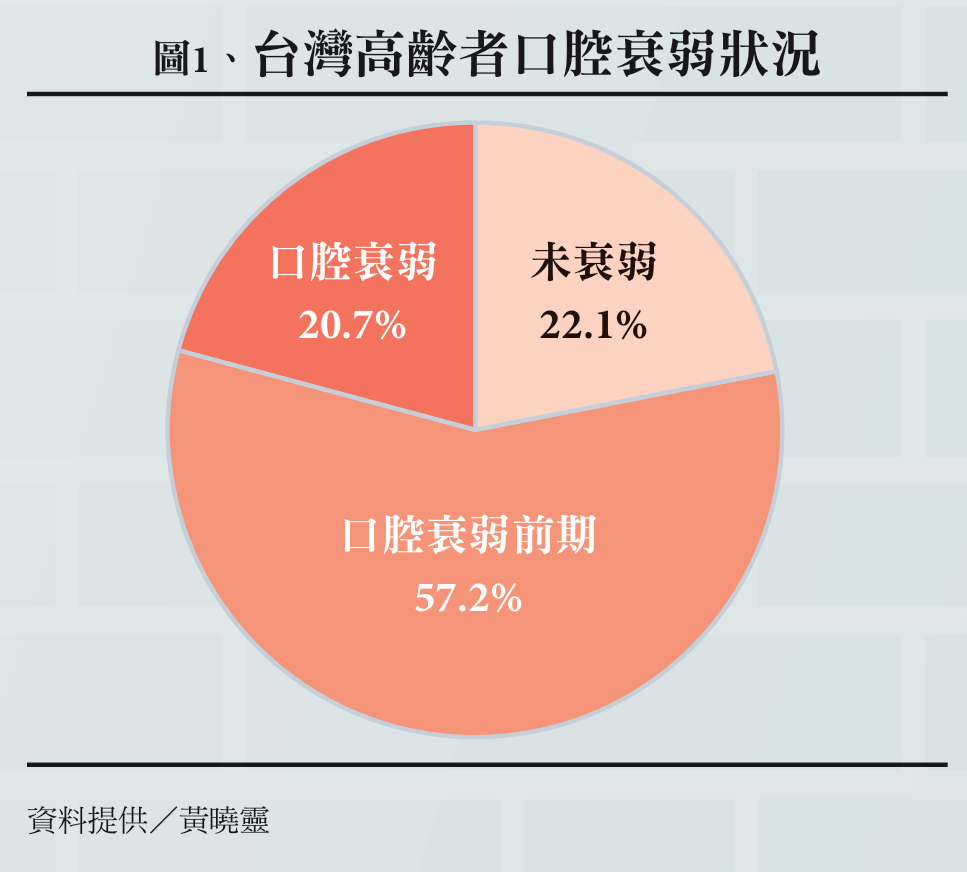
「口腔衰弱」指的是隨著年齡增長,咀嚼肌與舌部肌肉逐漸流失,導致咬不動、吞不順、容易口乾或說話含糊等口腔功能退化的狀態;而口腔功能開始出現退化的初步徵兆,譬如缺牙過多、咀嚼困難、吞嚥困難、口乾或發音不清楚的任何一個徵兆,就已經算是「口腔衰弱初期」。若以8成高齡者處於不同程度的口腔功能退化階段,換算起來,超過360萬人需要口腔運動、牙科治療、營養介入或其他專業處置。
「臨床上已發現,口腔衰弱往往是整體身體衰弱的起點。」黃曉靈說,當長輩因牙口無力而吃得少、挑食,營養攝取失衡,蛋白質與關鍵營養素攝取不足,接下來可能出現體重下降、肌力流失與跌倒風險上升,最終走向失能。
國民健康署也調查長者的咀嚼吞嚥障礙情況,21.8%長者每週至少3次有進食嗆到的現象,12.8%經過評估為咀嚼吞嚥異常,即每10個高齡者可能就有1個有輕度以上之咀嚼吞嚥障礙。飲食不是少數個案的問題,而是一個正在快速擴大的照顧需求。
 居家護理師到長輩家中執行長照進食與吞嚥照護。(攝影/戴淨妍)
居家護理師到長輩家中執行長照進食與吞嚥照護。(攝影/戴淨妍)
從吞嚥風險到管灌依賴 飲食照顧失速發展
當進食功能持續退化,後果往往牽動生命安全。小港醫院副院長馮明珠指出,臨床上不少長輩會發生「靜默式吸入」,食物或口水進入氣管卻沒有明顯咳嗽反射,等到發現時,往往已演變成吸入性肺炎。肺炎長年位居高齡者主要死因之一,其中相當比例與吞嚥障礙高度相關。
 小港醫院副院長馮明珠
小港醫院副院長馮明珠
在長照現場,飲食照顧同樣被邊緣化。台灣全齡長照公司董事長李壬㛙回憶,過去不少單位為求快速與方便,預設長輩「不能吃」,便將食物剪碎、打成糊狀,被動餵食。「吃是為了活下去,不是因為美味,」這樣的照顧模式,不只剝奪進食的尊嚴,也讓口腔肌群在缺乏使用下加速退化。
 台灣全齡長照公司董事長李壬㛙
台灣全齡長照公司董事長李壬㛙
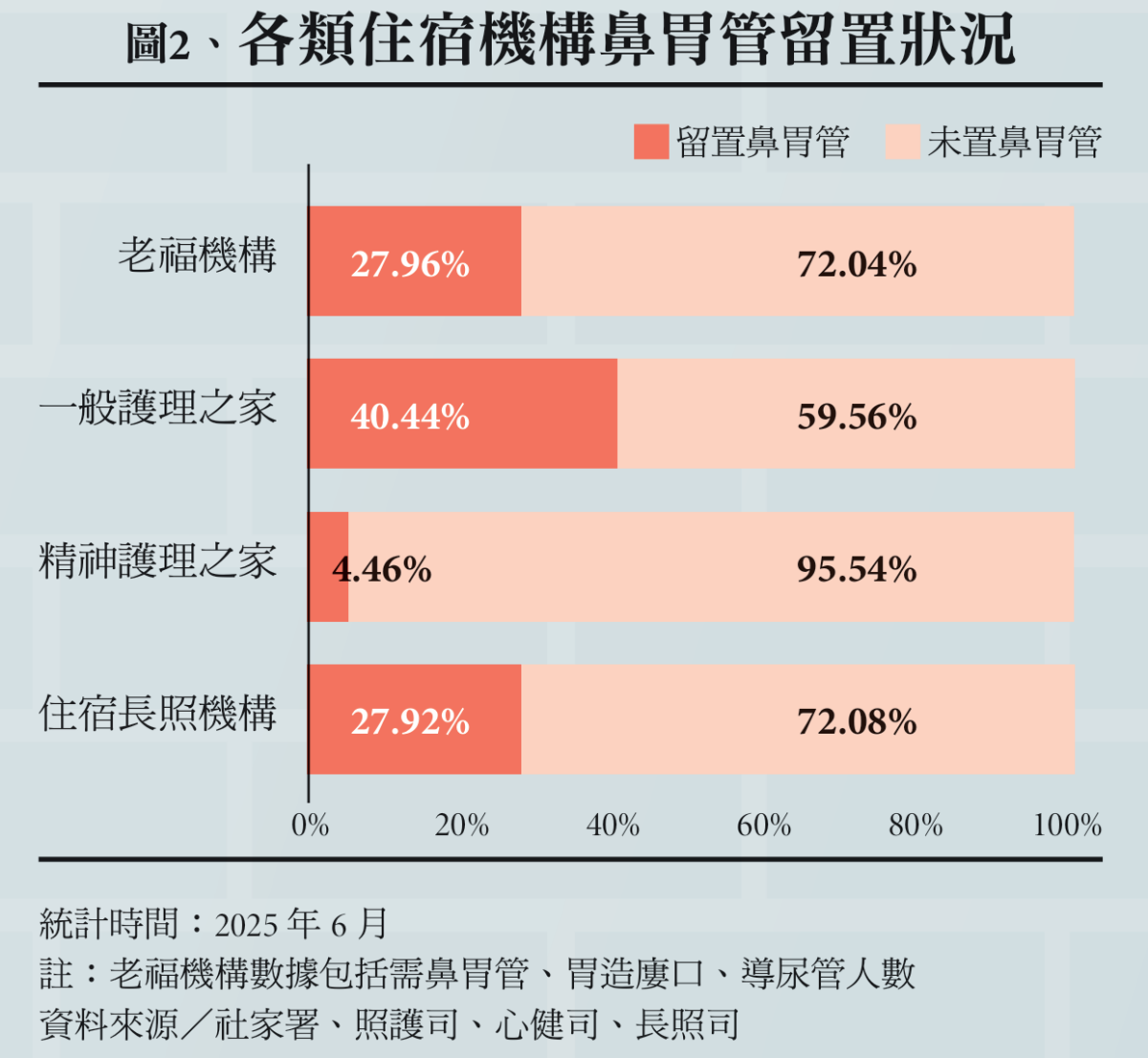
在照顧風險與人力壓力下,鼻胃管逐漸成為台灣面對飲食問題的「標準解方」。根據資料,全台仰賴鼻胃管進食患者將近40萬人;而長照司統計也顯示,不同類型住宿機構比例不一(詳見圖2),總體住宿機構中留置鼻胃管住民約3萬人,約占住民比例3成。
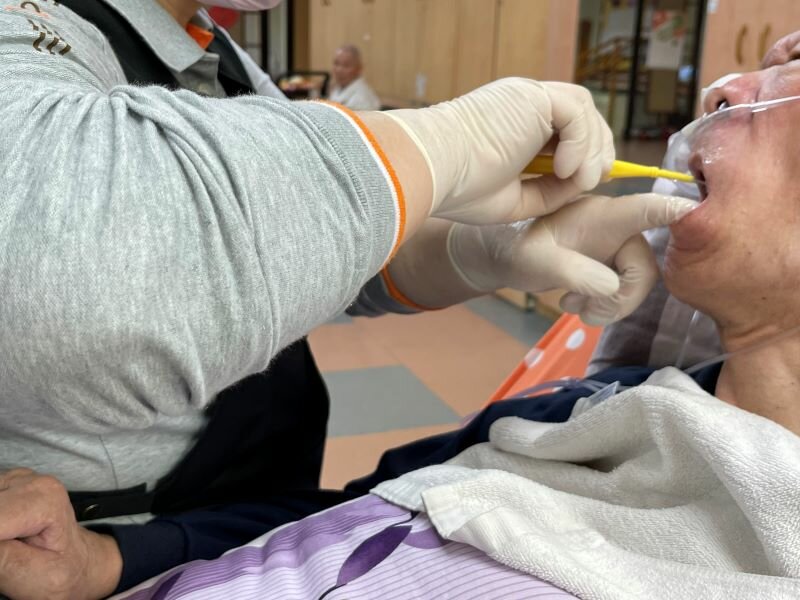 住宿機構為長輩做口腔機能復甦。(攝影/戴淨妍)
住宿機構為長輩做口腔機能復甦。(攝影/戴淨妍)
厚生基金會社工督導林芳如指出,基金會自2015年推動「無管人生」,起因是發現台灣住宿機構鼻胃管留置率曾高達6成以上,遠高於日本。10年過去,雖然政策與觀念逐步轉變,但整體改善速度仍然緩慢。
 厚生基金會社工督導林芳如
厚生基金會社工督導林芳如
「只重延長生命、不談生活品質的醫療文化,」山崎昇直言,這正是由口進食始終難以在台灣扎根的原因。當「吃」被當作照顧的風險與負擔,而非能力與尊嚴,飲食照顧自然難以成為體系核心。
政策開始轉向 從治療走向預防的飲食照顧
看見飲食照顧的結構性問題,政策開始出現轉向。衛福部口腔健康司司長張雍敏指出,長照3.0的重要精神之一是重視預防照顧,「長輩要吃得夠,前提是嘴巴要健康,才能把營養吃進去。」

衛福部口腔健康司司長張雍敏
過去,口腔政策多聚焦在牙科治療,如今則嘗試轉向「口腔衰弱預防」,在功能開始退化的早期就介入,透過訓練維持甚至部分逆轉功能,避免過早走向失能。政策設計上,口健司規劃借鏡日本執行經驗,以社區據點長者為服務對象,由受訓過之專業人員評估、篩檢;篩檢為口腔衰弱者再轉介至牙醫診所或醫院進一步介入,預計於今年推廣至4個縣市。
 護理師到社區據點做口將衛教。(圖片來源/馮明珠)
護理師到社區據點做口將衛教。(圖片來源/馮明珠)
建立飲食照顧生態圈的四大方向
飲食照顧若要走向可長期運作的制度與市場,關鍵在於是能否形成有制度支持,但也能產業化發展的「飲食照顧生態系」。未來推動飲食照顧生態圈,需從4大方向著力:
方向1 建立飲食照顧指引啟動跨單位討論
飲食照顧的關鍵不只在於資源不足,而在於政策分散。永信基金會主任葉建鑫觀察,飲食與咀嚼吞嚥相關政策橫跨長照司、社家署、口健司、健保署與國健署等多個單位,卻缺乏有效的橫向協作機制,導致推動過程常呈現「多頭馬車」的狀態。以鼻胃管移除為例,口健司與社家署各自都有操作指引相關計畫,卻未見相互串聯。未來應將性質類似的方案重新盤點與整合,以解決資源重疊的問題。
 永信基金會主任葉建鑫
永信基金會主任葉建鑫
要走出這樣的碎片化困境,需建立一套本土化、可複製、具實證基礎的標準化指引,林芳如建議,應由指標性醫院與長照機構率先合作,透過實際操作驗證,發展出可行的示範模組;指引內容不僅涵蓋醫療與訓練技術,更需清楚界定跨專業團隊的組成與分工流程,並盤點實際執行所需的人力與成本。
一旦建立標準化操作指引,不僅能讓後進單位不必再重複摸索執行模式,也能累積實證結果,成為向政府爭取制度支持的基礎。唯有如此,飲食照顧才能從零散倡議,逐步走向制度化、規模化的模式。
方向2 破除專業孤島 走向跨域融合
飲食照顧無法靠單一專業完成。能否安全吃下一口飯,不只牽涉牙口,還包括神經反射、吞嚥肌群力量、軀幹與坐姿穩定、營養狀態,甚至藥物副作用。只要其中一環失衡,即使局部處理再精細,也難以真正改善進食能力。也因此,牙醫、語言治療師、物理與職能治療師、營養師、護理師與照服員等,必須在同一個照顧架構下協作。
 牙醫師到日照中心檢查口腔狀況。(圖片來源/馮明珠)
牙醫師到日照中心檢查口腔狀況。(圖片來源/馮明珠)
但長期以來,專業分工反而形成壁壘。大南方咀嚼吞嚥健康產業人才基地營運長、高醫中和醫院神經內科醫師陳俊鴻指出,醫療教育過度切割,學生在養成階段只熟悉自己的角色,進入臨床後面對複雜個案,卻不知道該如何與他人合作。高雄醫學大學率先導入跨領域團隊合作照護教育(IPE),讓不同專業在校內就學會用同一套語言討論個案與分工,是向下紮根的重要起點。
 大南方咀嚼吞嚥健康產業人才基地營運長、高醫中和醫院神經內科醫師陳俊鴻
大南方咀嚼吞嚥健康產業人才基地營運長、高醫中和醫院神經內科醫師陳俊鴻
在社區端,也開始出現融合實踐的不同發展模式。營養師公會全國聯合會理事長黃孟娟觀察,目前長照服務仍高度依賴給付碼別運作,橫向溝通不足;若要讓飲食照顧真正落地,各專業團體必須先跨出第一步,建立固定對話與共案機制。
 營養師公會全國聯合會理事長黃孟娟
營養師公會全國聯合會理事長黃孟娟
全齡長照與語言治療師王雪珮共同設立的「吞嚥健聲房」,便以「恢復進食與溝通尊嚴」為共同目標,結合語言治療、物理治療與音樂輔療等不同專業,並由護理人員整合追蹤、居服員陪伴落實,是社區跨專業照顧的案例之一。
 語言治療師王雪珮
語言治療師王雪珮
 長輩參加「吞嚥健聲房」,用卡祖笛哼唱訓練口腔。(圖片來源/李壬㛙)
長輩參加「吞嚥健聲房」,用卡祖笛哼唱訓練口腔。(圖片來源/李壬㛙)
放眼國際,日本的經驗也印證跨域融合的重要性。山崎昇指出,日本能逐步建立「經口飲食社會」,關鍵在於多職種連攜、系統化教育與專業認證,以及最關鍵的給付誘因。
1997年成立的日本吞嚥與進食復健學會,匯集醫師、牙醫師、護理師與語言治療師,會員數已突破1.5萬人;2006年起,日本健保大幅調整吞嚥復健給付,2012年更針對跨專業團隊與「由管灌轉回經口進食」設立高額給付,才真正帶動醫療院所全面投入。
方向3 推動IDDSI標準 成為專業產業溝通語言
照顧專業需要整合,產品也需要共同標準食品工業發展研究所食品工程研發及服務中心研究員劉整嶺指出,過去食品業與照護體系長期缺乏對話,機構無法明確開規格,業者也難以研發、量產合適產品,導致市場「賣不出去、也買不到」。
 食品工業發展研究所食品工程研發及服務中心研究員劉整嶺
食品工業發展研究所食品工程研發及服務中心研究員劉整嶺
IDDSI即是跨專業、跨產業的共同語言。只要規格清楚,機構能提出需求,食品業也能據此研發與製造。「沒有共通語言,就無法跨專業合作」,黃孟娟指出,營養師全聯會已與IDDSI國際組織取得聯繫,未來希望成為正式推廣夥伴,發展繁體中文教材與衛教資源,並將台灣的專業經驗與食品量能,帶上國際平台,讓本土產業與全球接軌。
樂齡網總經理張慶光則提醒,目前市場缺乏國家級認證機制,產品多半由廠商自行宣稱符合等級,風險仍高。若要讓標準落地,仍需政府出面整合,建立具公信力的認證制度。
 樂齡網總經理張慶光
樂齡網總經理張慶光
方向4 產業結盟與服務模式創新
飲食照顧要真正擴大,不能只停留在政策補助或單一產品創新,而必須有產業量能接得住。多位產業與學界人士指出,關鍵不只是研發新產品,而在於是否建立商業與服務模式。
劉整嶺直言,若食品業仍以B2C思維切入,難以進入長照市場;未來必須轉向跨域整合的B2B模式,提供標準化、可穩定供應、具彈性製造能力的高齡食品。推廣時,比的不是一餐的價格,而是導入後能否協助機構降低廚房備餐的人力負擔、管理成本與食安風險,讓「使用食品」成為提升營運效率的選擇。
產業結盟則是放大市場的關鍵。山崎昇指出,醫療、照顧與食品產業必須走向常態化合作,透過聯盟共同面對市場與制度挑戰;質地友善食品產業聯盟(TAF)正是嘗試建立共同推廣與對話平台的起點。
佳樂美總經理洪志豪也預期,隨著缺工與備餐壓力加劇,台灣終將走向類似香港軟餐俠的「中央廚房」模式,由專業廚房集中製作介護食,再配送至各機構,提升品質一致性與供應穩定度。
 佳樂美總經理洪志豪
佳樂美總經理洪志豪
 香港軟餐俠提供介護食送餐服務。(圖片來源/軟餐俠)
香港軟餐俠提供介護食送餐服務。(圖片來源/軟餐俠)
當產品與通路逐漸成熟,飲食照顧也開始從機構走向日常生活。林芳如認為,高齡飲食不該只被定位為醫療用品,而應廣設通路,像保健品一樣方便取得取得;未來若能在便利商店等通路設立高齡飲食輔助專區,並以清楚標示協助家屬辨識質地等級,才能真正減輕家庭照顧壓力。
從食品製造、物流配送到科技輔具,當產業開始與專業與場域串聯,飲食照顧才不再只是理念,而有機會成為一套能持續擴大、穩定運作的照顧生態系。
“飲食照顧要真正擴大,不能只停留在政策補助或單一產品創新,而必須有產業量能接得住。”
參加4/22【第三屆銀髮膳食產業發展趨勢論壇】:
更多精彩內容,敬請參閱第42期創新照顧雜誌
喜歡這篇文章嗎?加入會員即可收藏文章、產品及供應商


