為推動長照住民「無管人生」,健保署正研擬「長照機構住民成功移除鼻胃管獎勵計畫」,將由醫院與長照機構組成整合照護團隊,納入口腔機能、吞嚥訓練、營養照護及移除後追蹤等服務,協助長者恢復自主進食。社家署也宣布,2026年將針對老福機構導入口腔機能復甦服務方案。
28日立委劉建國辦公室與厚生會舉辦專家會議,邀集醫療、長照及專業團體研議具體對策。高雄醫學大學教授、厚生會無管人生委員會主任委員郭昭宏指出,現行規定鼻胃管留置三個月後才能移除,致使病人多已轉往長照或居家,醫療端難以執行,政策推動有限,形成「看不到的隔閡」,若由機構執行則需更多政策支持,解決專業人力、器材與財務負擔。
依據衛福部的統計,目前約有9.96萬名住宿機構住民,其中3.72萬人仍留置鼻胃管,占比達3成,顯示推動鼻胃管移除與吞嚥復能仍是重要課題。健保於2022年6月起納入「47107B成功移除長期留置鼻胃管並恢復經口進食」給付,每案補助3,000點,健保署推估有約2至3萬人符合移管資格,但實際申請卻未破千,使用率遠低於預期。
健保署副署長陳亮妤分析原因在於申請團隊資格限制,目前僅限復健科、耳鼻喉科、神經科、小兒神經科醫師及牙醫師、語言治療師能申請,導致長照機構端推行不易。未來將研議放寬專業別限制、縮短三個月後才能移管的時間限制,並與長照資源串聯,建立跨專業團隊,推動管路移除訓練,特別針對肌肉或神經持續退化、長期依賴管路的病人,協助維持吞嚥與咀嚼功能,避免消化系統進一步惡化。
健保署正著手研擬「長照機構住民成功移除鼻胃管獎勵計畫」,目前規劃由醫院與長照機構組成整合照護團隊;醫院擔任監督與評估單位、長照機構擔任執行單位。獎勵計畫規劃「收案、評估與計畫、訓練與復健、移除鼻胃管、追蹤與穩定」五階段流程,擬定納入生活照顧服務項目,包含口腔機能、吞嚥訓練、營養照護、認知與情境刺激,以及移除後追蹤等;並強化機構人員訓練口腔機能評估方法、吞嚥機能評估方法等,鼓勵醫療與長照單位合作,協助住民恢復自主進食。
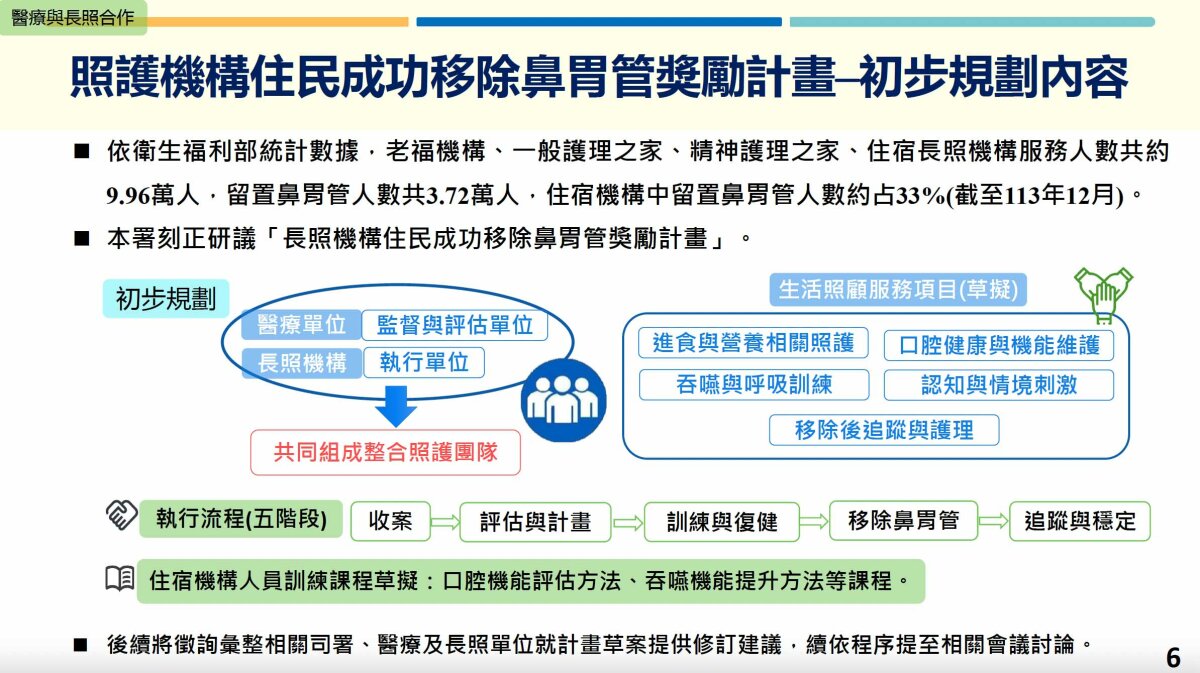
健保署正著手研擬「長照機構住民成功移除鼻胃管獎勵計畫」。(圖/健保署)
台大醫院雲林分院副院長陳信水指出,推動住民拔管需正視醫療與長照銜接問題。長者長期依賴管路常因吸入性肺炎與營養不良而受影響,但受限於專業人力不足、訓練不全與資源不均,移管推動不易。他建議建立跨專業吞嚥照護團隊,納入醫師、語言治療師、營養師、護理與照服員,並延伸至口腔醫師、職能及物理治療師,同時發展標準化評估與分級流程,為病人訂定個別化計畫。陳信水呼籲政府建立國家級吞嚥照護培訓與認證制度,推動醫療與長照資料串聯,並導入IDDSI分級備餐模式,提升住民照護品質與進食尊嚴。
馬偕醫學大學長期照護研究所兼職副教授黃惠璣建議「三週內評估」原則,也就是鼻胃管放置滿三週時,應由專業團隊進行吞嚥功能檢查,及早決定是否能恢復經口進食,或改採胃造口。黃惠璣並呼籲醫院組成無管人生照護團隊,採取個案管理模式,為院內插管病人制定移除管路的復健計畫,若出院仍無法移除管路,應強化出院準備的功能,協助病人連結居家或機構的復健資源。
健順養護中心主任鄧筱珍則指出,目前機構移除鼻胃管面臨五大瓶頸,包括醫療與長照銜接不足、缺乏吞嚥評估與標準照護指引、專業人員與設備經費短缺、實務訓練不足,以及安寧「舒適進食」政策欠缺。語言治療師王雪珮建議,應建立跨專業吞嚥照護團隊、制定標準化指引、補助專業人力與介護食經費、加強培訓照護人員,同時推動結合安寧的「舒適進食模式」,讓長者在生命末期仍能保有口服進食的尊嚴,實現「無管人生」。
喜歡這篇文章嗎?加入會員即可收藏文章、產品及供應商






